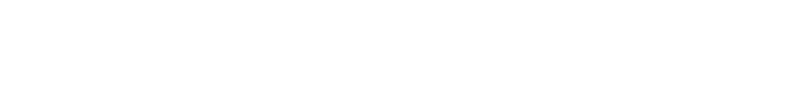Augenheilkunde
Glaukom
Das Glaukom ist eine chronische, langsam fortschreitende Augenerkrankung. Es entsteht entweder durch einen überhöhten Augeninnendruck oder durch Mangeldurchblutung des Sehnervs. Da der Sehnerv die Verbindung vom Auge zum Gehirn darstellt, wird das von der Netzhaut aufgenommene Bild bei dieser Erkrankung nur noch unvollständig an das Sehzentrum im Gehirn weitergeleitet. Im weiteren Verlauf kommt es deshalb zu einem Ausfall des Gesichtsfeldes bis hin zur Erblindung. Um diesen Prozess aufzuhalten, müssen sowohl die Durchblutung des Sehnervs verbessert als auch der Druck im Auge normalisiert werden. In der Augenklinik des St.-Johannes-Hospitals verfügen wir nicht nur über ein umfassendes diagnostisches und therapeutisches Repertoire, sondern können vor allem auf jahrzehntelange Erfahrung mit diesem Krankheitsbild zurückgreifen.
Die wichtigsten Erscheinungsformen des Glaukoms lassen sich im Wesentlichen 3 Gruppen zuordnen:
Primäre Glaukome
Primäre Glaukome treten spontan auf und stellen die weitaus häufigste Form des Glaukoms dar. Dabei unterscheiden wir Glaukome mit anatomisch offenem und anatomisch engem Kammerwinkel (Augenwasserabfluss). Ein weiteres Unterscheidungsmerkmal ist zudem der vorherrschende Augeninnendruck, auch intraokularer Druck (IOD) genannt.
Primäres Offenwinkelglaukom mit erhöhtem Augeninnendruck:
Chronisches Offenwinkelglaukom
Zwar ist der Kammerwinkel offen, aber das Trabekelwerk, ein Filtersystem im Auge, wird zunehmend durch Ablagerungen verstopft und weniger durchlässig. Da die Flüssigkeit weiter produziert wird, aber nicht abfließen kann, führt dieser Engpass zu einer Stauung, die den Augeninnendruck langsam ansteigen lässt, das ist die verbreitetste Form der Glaukomerkrankung, bei der der Sehnerv durch erhöhten Augeninnendruck geschädigt wird.
Primäres Offenwinkelglaukom mit normalem Augeninnendruck:
Normaldruckglaukom
Trotz normaler Augeninnendruckwerte bilden sich glaukomtypische Schäden am Sehnervenkopf. Eine allgemeine Durchblutungsstörung und insbesondere zu niedrige Blutdruckwerte führen hier zu einer phasenweisen Unterversorgung des Sehnervenkopfes. Bei einer Vielzahl von Patienten werden zusätzlich zu der Durchblutungsproblematik am Auge noch weitere Symptome wie kalte Hände und Füße, Tinnitus, Migräne usw. festgestellt, die als das sogenannte Flammer-Syndrom zusammengefasst werden. Auch Schlafapnoe-Patienten weisen aufgrund mangelnder Durchblutung während der Atemstillstand-Phasen häufiger Normaldruckglaukome auf. Mehrheitlich sind die Ursachen vaskulär (die Blutgefäße betreffend) bedingt.
Primäres Engwinkelglaukom (chronisch)
Seltener ist das primäre Engwinkelglaukom. Hierbei ist der Winkel zwischen der Iris und der Hornhaut anatomisch zu eng und das Kammerwasser kann nur ungenügend abfließen. Der daraus folgende Rückstau lässt den Augeninnendruck steigen. Bei dieser Glaukomerkrankung ist das Risiko für einen akuten Anstieg des Augeninnendrucks erhöht. Ist das Engwinkelglaukom chronisch, so steigt der Druck wie beim chronischen Offenwinkelglaukom langsam an und die Blockade verläuft schleichend.
Primäre Engwinkelglaukome (akut)
Beim akuten Engwinkelglaukom, auch akutes Winkelblockglaukom oder Glaukomanfall genannt, tritt die Blockade im anatomisch engen Kammerwinkel plötzlich ein und der Druck im Auge steigt schlagartig an. Dabei ist es so, als ob ein Blatt Papier, das in der Nähe eines Abflussrohrs herumschwimmt, sich plötzlich vor die Öffnung legt und den Abfluss aus dem Waschbecken blockiert. Bei dieser vollständigen Verstopfung handelt sich um einen medizinischen Notfall! Es besteht eine akute Erblindungsgefahr und bedarf einer sofortigen augenärztlichen Behandlung. Im Gegensatz zu den anderen Glaukomformen kommt es zu akuten Schmerzen und Sehverschlechterungen.
Sekundäre Glaukome
Die sekundären Glaukome sind auf eine andere Grunderkrankung zurückzuführen und somit als eine Folgeerkrankung zu betrachten. Vorrangig kommen dafür Verletzungen, Entzündungen, Gefäßverschlüsse, eine dauerhafte Kortisontherapie und ähnliche Auslöser in Betracht. Die mit Abstand häufigsten Verursacher sind Netzhauterkrankungen wie die Diabetische Retinopathie und die Augenvenenthrombose. Auch bei den sekundären Glaukomen steigt der Augeninnendruck aufgrund einer Abflussbehinderung des Kammerwassers.
Entwicklungsbedingte Glaukome
Bei den entwicklungsbedingten Glaukomen liegt eine angeborene Fehlentwicklung im Kammerwinkel vor. Insbesondere die Abflusswege des Auges sind nicht vollständig ausgebildet. Genetische Ursachen sind häufig. Man unterscheidet dabei je nach Zeitpunkt des Auftretens das angeborene (kongenitale) Glaukom, welches bei Geburt oder im Laufe des ersten Lebensjahres auftritt und das kindliche Glaukom, bei dem der Augeninnendruck erst nach den ersten Lebensjahren steigt. Bei Drucksteigerung beim älteren Kind oder beim jungen Erwachsenen spricht man vom juvenilen (jugendlichen) Glaukom.
Weitere Informationen finden Sie hier in der Bildschirm-Version oder als mobile Smartphone-Version.
Der typische Verlauf einer Glaukomerkrankung ist schleichend und bleibt lange Zeit unbemerkt, da es keine Frühsymptome oder Beschwerden gibt. Es kommt erst im späteren Stadium der Erkrankung zu einer Beeinträchtigung des Sehvermögens. Das Gesichtsfeld und somit der Bereich, den wir erblicken ohne das Auge zu bewegen, wird immer kleiner. Der Verlust des peripheren (äußeren) Sehen schreitet so langsam voran, dass es kaum auffällt und letztlich zum sogenannten „Tunnelblick“ führt. Wird das Glaukom nicht behandelt, kommt es letztendlich zum vollständigen und unwiderruflichen Sehverlust, da entstandene Schäden am Sehnerv nicht behoben werden können.
Das akute Winkelblockglaukom ist ein Sonderfall, da die Symptome plötzlich und schmerzhaft auftreten. Der plötzliche Sehverlust, starke Augen- und Kopfschmerzen, Übelkeit und geweitete Pupillen können Anzeichen für diesen augenärztlichen Notfall sein.

Die diagnostischen Verfahren sind als Bausteine zu verstehen, die nur in ihrer Gesamtheit eine zuverlässige Diagnose erlauben. Jeder einzelne Befund für sich kann auf eine falsche Fährte führen und weder eine Glaukomerkrankung ausschließen, noch die genaue Ausprägung festlegen.
Obwohl der erhöhte Augeninnendruck ein wichtiger Hinweis ist, gibt es andere Faktoren wie die Sehnervenbeurteilung, die Gesichtsfeldmessung oder Herz-Kreislauf-Untersuchungen, die Einfluss auf das Krankheitsgeschehen nehmen können. Die Erkrankung ist multifaktoriell und sollte mit der gebotenen Sorgfalt und Erfahrung beurteilt werden. Auch das Konzept des Zieldrucks, derjenige Augeninnendruck, der zu keinem Schaden im Auge führt, wird individuell für jeden Patienten festgelegt und kann nur durch eine regelmäßige Verlaufskontrolle angepasst werden.
Alle erforderlichen Untersuchungen sind schmerzfrei und unkompliziert und werden bei uns in der Augenklinik des St.-Johannes-Hospitals durchgeführt.
Folgende Verfahren wenden wir routinemäßig bei der Glaukom-Diagnostik an:
- Früherkennung: Messung des Augeninnendrucks, des Sehnervs, der Netzhaut und des Gesichtsfeldes
- Augeninnendruckmessung (Tonometrie): Zentrale Untersuchung zur Glaukombeurteilung
- Messung der Hornhautdicke (Pachymetrie): Korrekturfaktor zum Augeninnendruckwert
- Messung der Vorderkammertiefe und des Kammerwinkels (Gonioskopie): Beurteilung des Kammerwinkelabflusses
- Gesichtsfeldmessung (Perimetrie): Lokalisierung von Sehverlusten im Bereich des Gesichtsfeldes
- Sehnervenkopfvermessung (Papillentomografie): 3D-Vermessung des Sehnervenkopfes
- Blutdruckmessung: 24-Stunden-Blutduckmessung
- Durchblutungsdiagnostik: Messung des Blutzuflusses im Auge
- Foto des Sehnerven (Papillenfotografie): Mikrofotografie des Sehnerven
Weitere Informationen finden Sie hier in der Bildschirm-Version oder als mobile Smartphone-Version.
Die Art und Schwere des Glaukoms bestimmen die geeignete Behandlung, die für jeden Patienten individuell angepasst wird. Da der Augeninnendruck in den meisten Fällen die Hauptursache des Glaukoms ist, steht die Regulierung des Drucks an erster Stelle. Dies erreichen wir einerseits durch Maßnahmen, die den Abfluss des Kammerwassers verbessern. Andererseits können wir gezielt auf die Bildung des Kammerwassers einwirken und diese reduzieren. Vor der Behandlung wird für jeden Patienten ein individueller Zieldruck festgelegt, den wir als Richtwert erreichen und dauerhaft erhalten wollen. Die Zieldruck-Kalkulation ist multifaktoriell aufgrund der individuellen Risikofaktoren, dem Grad der Vorschädigung, dem Verlauf der Erkrankung und ergibt einen auf den Patienten zugeschnittenen Wert.
Es gibt grundsätzlich zwei unterschiedliche Therapieformen: die konservative Behandlung mit Augentropfen und die chirurgische Behandlung. Die Therapien sind auch miteinander kombinierbar, sollte bspw. der Augeninnendruck trotz Medikamentenanwendung zu hoch sein, kann die Laserbehandlung unterstützend oder bei Medikamentenunverträglichkeit als Ersatz angewendet werden. In der Augenklinik des St- Johannes-Hospitals steht für die Glaukomtherapie ein breites Spektrum an modernsten therapeutischen Verfahren zur Verfügung – nutzen Sie diese Chance!
Therapie (konservativ)
• Behandlung mit Augentropfen
Basisbehandlung zur Kammerwasserreduktion oder zur Abflussverbesserung
• Blutdruckeinstellung
Optimierung der Blutdrucktherapie
Therapie (operativ)
• Argonlasertrabekuloplastik (ALT)
Laserbehandlung des Trabekelwerks zum Abfluss des Kammerwassers
• Iridotomie mit dem YAG-Laser
Punktgenaue Laserbehandlung an der Iris zum Druckausgleich
• Zyklophotokoagulation
Laserbehandlung zur Verringerung der Kammerwasserproduktion
• Trabekulektomie (Filterkissenoperation)
Wiederherstellung des Kammerwasserabflusses durch Öffnung im Trabekelwerk
• Kanaloplastik
Mikrochirurgischer Eingriff zur Aktivierung des Abflusssystems
• Viscokanaloplastik
Straffung des Trabekelwerkes erhöht die Durchlässigkeit
• Iridektomie mit dem YAG-Laser
Mikro-Öffnung in der Iris für den Kammerwasserabfluss
• Mikro-Stent
Röhrchen ermöglicht den Kammerwasserabfluss
Weitere Informationen finden Sie hier in der Bildschirm-Version oder als mobile Smartphone-Version.
Minimalinvasiver Eingriff zur innovativen Behandlung des Glaukoms (Grüner Star)

Im Rahmen unserer individuellen Glaukomtherapie gewinnt der Einsatz von modernen Mikro-Implantaten immer mehr an Bedeutung.
Bei dem Glaukom (Grüner Star) liegt in der Regel ein erhöhter Augeninnendruck vor, der dauerhaft den Sehnerv schädigt. Das Ziel jeder Glaukombehandlung ist es, mit Hilfe von Medikamenten oder chirurgischen Eingriffen den Abfluss des sogenannten Kammerwassers im Augeninnern zu erhöhen. Indem das Kammerwasser schneller und effektiver abfließen kann, wird der Sehnerv vom Druck entlastet.
Mini-Röhrchen aus Polymer

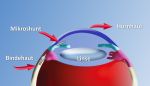
Dieser Mechanismus liegt auch dem neuartigen Verfahren des „MicroShunt“-Implantats zu Grunde, das wir inzwischen routinemäßig an der Klinik für Augenheilkunde am St.-Johannes-Hospital einsetzen. Der Shunt ist ein kleines Röhrchen aus einem gut verträglichen Kunststoff (Polymer). Dieses wird unter die Bindehaut eingesetzt, um einen zusätzlichen Abflussweg für das Kammerwasser zu erzeugen. Das Mikro-Implantatsystem „Preserflo“ hat in den letzten Jahren als zuverlässige Alternative zur Standard-Operation des Glaukoms (Trabekulektomie) große Popularität unter Augenchirurgen erlangt.
Der Mikroshunt leitet überschüssiges Kammerwasser aus der Vorderkammer in ein Filterkissen ab, das sich unter der Bindehaut bildet. Im weiteren Verlauf wird diese aufgestaute Flüssigkeit vom umliegenden Gewebe absorbiert.
Die Implantation des Mikroshunts erfolgt im Rahmen eines minimalinvasiven Eingriffs in unseren
bestens ausgestatteten OP-Sälen mit hohen hygienischen Standards. Mit einer Diamantklinge schneiden wir ein wenige Millimeter kleines Dreieck in die Bindehaut und legen mit einer feinen Nadel einen Tunnel bis zur Vorderkammer an. Im nächsten Schritt schieben wir den Mikroshunt durch den Tunnel hindurch und befestigen ihn in einer Lederhauttasche. Sobald die Kontrolle erfolgt ist, dass der Shunt zuverlässig arbeitet, verschließen wir den kleinen Schnitt mit einer Naht.
Alternative in der Glaukombehandlung
Der minimalinvasive Eingriff erfolgt in Tropfanästhesie des Auges, auf Wunsch aber auch in Vollnarkose und die Patienten können in der Regel zwei Tage nach der Operation entlassen werden. Prof. Markus Kohlhaas: „Die innovative Mikroshunt-Operation erweitert unser Spektrum in der Glaukombehandlung und stellt für viele Patienten eine sehr gute Alternative dar.“
Ich habe öfter einen Schmerz im Auge, könnte das ein Glaukom sein?
Ein chronisches Glaukom kündigt sich nicht durch Schmerzen an. Nur ein akuter Glaukomanfall ist mit deutlichen Symptomen und einer kurzfristigen Sehverschlechterung verbunden.
Kann ich einen erhöhten Augeninnendruck spüren?
Einen erhöhten Augeninnendruck kann man höchstens beim Glaukomanfall spüren, da die Drucksteigerung drastisch innerhalb kurzer Zeit stattfindet. Der Augeninnendruck ist nur durch ein spezielles Messgerät messbar.
Ich habe oft tränende Augen. Kann das überschüssiges Kammerwasser sein, welches aus dem Auge tritt?
Das Kammerwasser im Auge, welches nicht abfließen kann, hat nichts mit der Tränenflüssigkeit zu tun.
Kann man erhöhten Augeninnendruck haben und trotzdem kein Glaukom aufweisen?
Ja. Ein erhöhter Augeninnendruck ist an sich keine Krankheit. Unter einer sogenannten Okulären Hypertension versteht man einen erhöhten Augeninnendruck ohne Schädigung des Sehnerven oder Einschränkung des Gesichtsfelds. Allerdings sind erhöhte Werte ein Risikofaktor für die Erkrankung an einem Glaukom und sollten regelmäßig kontrolliert werden.
Kann das Glaukom geheilt werden?
Nein, das Glaukom ist eine chronische Erkrankung. Man kann nur ein Fortschreiten der Krankheit verhindern.
Fragen zur Behandlung mit Augentropfen:
Ich weiß nicht, ob ein Tropfen ins Auge gekommen ist, kann ich vorsichtshalber nachtropfen?
Sie sollten auf alle Fälle nachtropfen, damit der Therapieerfolg gewährleistet ist. Ein Trick ist, die Tropfen zu kühlen, weil Sie so besser bemerken, ob ein Tropfen ins Auge gelangt ist.
Was mache ich, wenn ich versehentlich zu viele Tropfen ins Auge getropft habe?
Das Auge kann nur ein begrenztes Volumen Flüssigkeit aufnehmen, welches in der Regel maximal einem Tropfen entspricht. Die überschüssige Menge würde bei versehentlichem Nachtropfen ausgeschwemmt werden.
Können meine Augentropfen Wechselwirkungen mit anderen Medikamenten haben?
Prinzipiell ja. Sie sollten Ihren Augenarzt über alle von Ihnen verwendeten Medikamente informieren, damit er das geeignete Präparat auswählen kann. Auch Ihr Hausarzt sollte über die von Ihnen verwendeten Augentropfen informiert werden.
Ich verwende zwei verschiedene Augentropfen. Kann ich sie hintereinander ins Auge eintropfen?
Sie sollten eine Zwischenzeit von 10-15 Minuten bis zur Anwendung der zweiten Augentropfen verstreichen lassen.
Muss ich meine Kontaktlinsen entfernen, bevor ich die Augentropfen eintropfe?
Sie sollten vor Anwendung der Glaukomtropfen Ihre Kontaktlinsen herausnehmen und erst nach ca. 15 Minuten wiedereinsetzen.
Müssen die Tropfen geschüttelt werden?
Das hängt von der Art der Tropfen ab. Suspensionen sollten vor Anwendung geschüttelt werden. Im Zweifelsfall sollten Sie Ihren Augenarzt/Apotheker befragen oder im Beipackzettel nachsehen.
Müssen die Tropfen lichtgeschützt und im Kühlschrank aufbewahrt werden?
Auch hier unterscheiden sich die unterschiedlichen Augentropfen. Deswegen sollten Sie Ihren Augenarzt/Apotheker befragen oder im Beipackzettel nachsehen, welche Lagerungsbedingungen für Ihre Augentropfen erforderlich ist.
Reichen meine Augentropfen für die vereinbarten Untersuchungsintervalle von 3 Monaten?
Normalerweise werden Ihnen, wenn Ihr Augeninnendruck gut eingestellt ist, von Ihrem Augenarzt 3 Fläschchen Augentropfen verordnet. Eine Flasche reicht etwas für einen Monat, so dass die Gesamtmenge genau auf das entsprechende 3-Monats-Kontrollintervall abgestimmt ist.
Fragen zur chirurgischen Behandlung:
Wann darf ich nach einer Glaukomoperation wieder beruflich tätig sein?
In der Regel braucht das operierte Auge einige Wochen, um sich zu erholen. Die Arbeitsunfähigkeitsbescheinigung müssen Sie sich durch Ihren Augenarzt ausstellen lassen, der entscheiden wird, wann Sie wieder arbeiten können, da die genaue Dauer der Arbeitsunfähigkeit von der Heilung des operierten Auges abhängt.
Wann darf ich wieder selbst Auto fahren?
Die Heilung des operierten Auges kann sehr unterschiedlich sein. Diese Frage wird Ihnen von Ihrem Augenarzt beantwortet. Entscheidend ist hier, wie schnell sich das Auge erholt und wie sich die Sehschärfe entwickelt.
Muss ich nach der Entlassung noch einen Augenverband tragen?
Nein, vorübergehend sollten Sie aber Ihr Auge vor Sonneneinstrahlung oder Wind schützen. Setzen Sie dafür eine Schutzbrille auf.
Was soll ich tun, wenn mein operiertes Auge rot wird, schmerzt oder ich schlechter sehe?
Dies könnte auf eine Entzündung hindeuten. Sie sollten das Auge umgehend durch Ihren Augenarzt oder, falls Sie diesen oder einen Vertreter nicht erreichen, in der Notfall-Ambulanz der Augenklinik kontrollieren lassen. Sie brauchen hierfür keine Überweisung.
Darf ich baden/duschen und Haare waschen?
Ja, aber beim Haare waschen bitte den Kopf zurücklehnen, um Kontakt mit Shampoo etc. zu vermeiden. Vom Sauna- oder Schwimmbadbesuch sollten Sie absehen.
Wann darf ich mich wieder sportlich betätigen?
In den ersten Wochen nach der Operation sollten Sie keine anstrengenden sportlichen Aktivitäten betreiben. Es gilt zudem, einen übermäßigen Druckaufbau im Körper, sogenannte Pressatmung (z.B. durch Bauchpresse, Gewichtheben, Gerätetraining) zu vermeiden. Alle Tätigkeiten, bei denen man einen roten Kopf bekommt, sollten unterlassen werden. Dazu zählt z.B. auch das Pressen beim Stuhlgang, Husten, Niesen und Geschlechtsverkehr. Nach wenigen Wochen können Sie wieder mit leichtem Training (z.B. Jogging oder Krankengymnastik) beginnen. Kontaktieren Sie bei Unsicherheiten Ihren behandelnden Augenarzt.
Weitere Informationen finden Sie hier in der Bildschirm-Version oder als mobile Smartphone-Version.